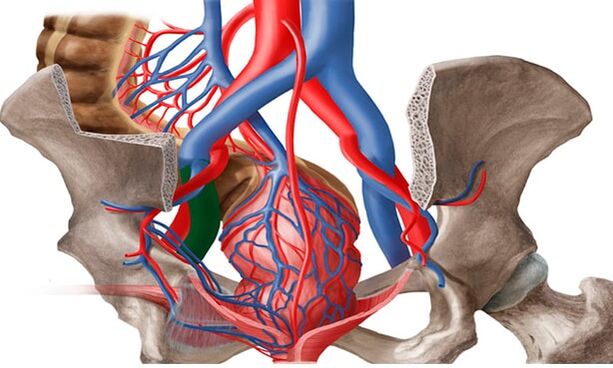
Z článku se dozvíte rysy křečových žil malé pánve u žen - jedná se o deformaci žil pánevní oblasti se zhoršeným průtokem krve ve vnitřních a vnějších pohlavních orgánech.
obecná informace
V literatuře jsou křečové žíly malé pánve také označovány jako „syndrom přetížení pánve", „varikokéla u žen", „syndrom chronické pánevní bolesti". Prevalence křečových žil v malé pánvi se zvyšuje úměrně s věkem: od 19, 4 % u dívek do 17 let až po 80 % u žen v perimenopauze. Nejčastěji je patologie pánevních žil diagnostikována v reprodukčním období u pacientů ve věkové skupině 25-45 let.
V naprosté většině případů (80 %) postihuje varikózní transformace ovariální žíly a je extrémně vzácná (1 %) pozorovaná v žilách širokého vazu dělohy. Podle moderních lékařských přístupů by léčba VVMT neměla být prováděna ani tak z hlediska gynekologického, ale především z hlediska flebologického.
Spouštěče patologie
Pod křečovými žilami pánevních orgánů u žen lékaři rozumí změnu struktury cévních stěn charakteristickou pro jiné typy onemocnění - oslabení s následným protažením a tvorbou "kapes", uvnitř kterých krev stagnuje. Případy, kdy jsou postiženy pouze cévy pánevních orgánů, jsou extrémně vzácné. Asi u 80 % pacientů se spolu s touto formou objevují známky křečových žil tříselných žil, cév dolních končetin.
Výskyt křečových žil malé pánve je nejvýraznější u žen. To je způsobeno anatomickými a fyziologickými rysy, což naznačuje tendenci k oslabení žilních stěn:
- hormonální výkyvy, včetně těch, které jsou spojeny s menstruačním cyklem a těhotenstvím;
- zvýšený tlak v malé pánvi, který je typický pro těhotenství;
- období aktivnějšího plnění žil krví, včetně cyklických menstruačních období, během těhotenství a také během sexu.
Všechny tyto jevy patří do kategorie faktorů vyvolávajících křečové žíly. A vyskytují se výhradně u žen. Největší počet pacientů se během těhotenství potýká s křečovými žilami malé pánve, protože dochází k současnému vrstvení provokujících faktorů. Podle statistik jsou mezi muži křečové žíly malé pánve 7x méně časté než u něžného pohlaví. Mají rozmanitější sadu provokujících faktorů:
- hypodynamie - dlouhodobé zachování nízké fyzické aktivity;
- zvýšená fyzická aktivita, zejména tažení závaží;
- obezita;
- nedostatek dostatečného množství vlákniny ve stravě;
- zánětlivé procesy v orgánech genitourinárního systému;
- sexuální dysfunkce nebo lucidní odmítání sexu.
Genetická predispozice může také vést k patologii plexů umístěných uvnitř malé pánve. Podle statistik jsou křečové žíly perinea a pánevních orgánů nejčastěji diagnostikovány u žen, jejichž příbuzní trpěli tímto onemocněním. První změny u nich můžeme pozorovat v dospívání během puberty.
Největší riziko vzniku inguinálních křečových žil u žen s postižením pánevních cév je pozorováno u pacientů s žilní patologií v jiných částech těla. V tomto případě mluvíme o vrozené slabosti žil.
Etiopatogeneze
Proktologové se domnívají, že na vzniku VVP se vždy podílejí tyto hlavní důvody: chlopenní insuficience, žilní obstrukce a hormonální změny.
Syndrom pánevního žilního městnání se může vyvinout v důsledku vrozené absence nebo nedostatečnosti žilních chlopní, což odhalily anatomické studie v minulém století a moderní údaje to potvrzují.
Dále bylo zjištěno, že u 50 % pacientů jsou křečové žíly genetického charakteru. FOXC2 byl jedním z prvních identifikovaných genů, které hrají klíčovou roli ve vývoji VVP. V současné době je stanoven vztah mezi rozvojem onemocnění a genovými mutacemi (TIE2, NOTCH3), hladinou trombomodulinu a 2. typu transformujícího růstového faktoru β. Tyto faktory přispívají ke změně struktury samotné chlopně nebo žilní stěny – to vše vede k poruše struktury chlopně; zvětšení žíly, což způsobuje změnu funkce ventilu; k progresivnímu refluxu a nakonec křečovým žilám.
Důležitou roli v rozvoji onemocnění může sehrát dysplazie pojivové tkáně, jejímž morfologickým podkladem je snížení obsahu různých typů kolagenu nebo porušení poměru mezi nimi, což vede ke snížení síly žil .
Výskyt VVP je přímo úměrný množství hormonálních změn, které jsou zvláště výrazné v těhotenství. U těhotných žen se kapacita pánevních žil zvyšuje o 60 % v důsledku mechanického stlačování pánevních cév těhotnou dělohou a vazodilatačního účinku progesteronu. Tato žilní dilatace přetrvává měsíc po porodu a může způsobit selhání žilní chlopně. V těhotenství navíc narůstá hmota dělohy, dochází k jejím polohovým změnám, což způsobuje protahování ovariálních žil a následně žilní městnání.
Mezi rizikové faktory patří také endometrióza a další zánětlivá onemocnění ženského reprodukčního systému, estrogenní terapie, nepříznivé pracovní podmínky těhotných žen, mezi které patří těžká fyzická práce a prodloužená nucená poloha (sed nebo stání) během pracovního dne.
Vznik křečových žil v malé pánvi usnadňují i anatomické rysy výtoku z žil malé pánve. Průměr ovariálních žil je obvykle 3-4 mm. Dlouhá a tenká ovariální žíla vlevo ústí do levé ledvinové žíly a vpravo do dolní duté žíly. Normálně se levá renální žíla nachází před aortou a za horní mezenterickou tepnou. Fyziologický úhel mezi aortou a a. mesenterica superior je přibližně 90°.
Tato normální anatomická poloha zabraňuje stlačení levé renální žíly. V průměru je úhel mezi aortou a horní mezenterickou tepnou u dospělých 51 ± 25 °, u dětí - 45, 8 ± 18, 2 ° u chlapců a 45, 3 ± 21, 6 ° u dívek. V případě poklesu úhlu z 39, 3 ± 4, 3 ° na 14, 5 ° dochází k aorto-mezenterické kompresi neboli syndromu luskáčku. Jedná se o tzv. přední neboli pravý louskáčkový syndrom, který má největší klinický význam. Syndrom zadního louskáčka se vyskytuje ve vzácných případech u pacientů s retroaortálním nebo prstencovým uspořádáním distální levé renální žíly. Obstrukce proximálního žilního řečiště způsobuje zvýšení tlaku v renální žíle, což vede ke vzniku renoovariálního refluxu v levé ovariální žíle s rozvojem chronické pánevní žilní insuficience.
May-Turnerův syndrom - komprese levé společné kyčelní žíly pravou společnou kyčelní tepnou - také slouží jako jeden z etiologických faktorů křečových žil v pánvi. Vyskytuje se ne ve více než 3 % případů, častěji se vyskytuje u žen. V současné době je díky zavádění radiačních a endovaskulárních zobrazovacích metod do praxe tato patologie odhalována stále častěji.
Klasifikace
Křečové žíly se dělí na následující formy:
- Primární typ křečových žil: zvýšení krevních cév v pánvi. Důvodem je chlopenní nedostatečnost 2 typů: získaná nebo vrozená.
- Sekundární forma ztluštění pánevních žil je diagnostikována výhradně za přítomnosti patologií z hlediska gynekologie (endometrióza, novotvary, polycystické).
Křečové žíly pánve se vyvíjejí postupně. V lékařské praxi existuje několik hlavních fází vývoje onemocnění. Budou se lišit v závislosti na přítomnosti komplikací a šíření nemoci:
- První stupeň. Změny ve struktuře chlopní ovariálních žil mohou nastat z dědičných důvodů nebo mohou být získané. Onemocnění je charakterizováno zvětšením průměru žil až na 5 mm. Levý vaječník má výrazné rozšíření ve vnějších částech.
- Druhý stupeň. Tento stupeň je charakterizován šířením patologie a poškozením levého vaječníku. Mohou být také rozšířeny žíly v děloze a pravém vaječníku. Dilatační průměr dosahuje 10 mm.
- Třetí stupeň. Průměr žil se zvětšuje až na 1 cm. Rozšíření žil je pozorováno stejně na pravém a levém vaječnících. Tato fáze je způsobena patologickými jevy gynekologické povahy.
Je také možné klasifikovat onemocnění v závislosti na primární příčině jeho rozvoje. Existuje primární stupeň, kdy je expanze způsobena vadnou funkcí žilních chlopní, a sekundární stupeň, který je důsledkem chronických ženských onemocnění, zánětlivých procesů nebo komplikací onkologického charakteru. Stupeň onemocnění se může lišit podle anatomického znaku, který ukazuje na lokalizaci cévní poruchy:
- Vnitrokastní přehršel.
- Vulvární a perineální.
- Kombinované formy.
Symptomy a klinické projevy
U žen jsou pánevní křečové žíly doprovázeny závažnými, ale nespecifickými příznaky. Projevy tohoto onemocnění jsou často považovány za příznaky gynekologických poruch. Hlavní klinické příznaky křečových žil v tříslech u žen s postižením pánevních cév jsou:

- Nemenstruační bolesti v podbřišku. Jejich intenzita závisí na stadiu žilního poškození a rozsahu procesu. Pro 1. stupeň křečových žil malé pánve je charakteristická periodická, mírná bolest, zasahující do kříže. V pozdějších stádiích je cítit v oblasti břicha, hráze a dolní části zad a je dlouhý a intenzivní.
- Hojný hlenovitý výtok. Takzvaná leucorrhoea nemá nepříjemný zápach, nemění barvu, což by svědčilo o infekci. Objem výboje se ve druhé fázi cyklu zvyšuje.
- Zvýšené příznaky premenstruačního syndromu a dysmenorey. Ještě před nástupem menstruace se bolesti u žen zvyšují až do výskytu obtíží s chůzí. Během menstruačního krvácení se může stát nesnesitelným, rozšíří se do celé pánevní oblasti, hráze, dolní části zad a dokonce i do stehen.
- Dalším charakteristickým znakem křečových žil v tříslech u žen je nepohodlí při pohlavním styku. Cítí se ve vulvě a pochvě a je charakterizována jako tupá bolest. Lze to pozorovat na konci pohlavního styku. Kromě toho je onemocnění doprovázeno zvýšenou úzkostí, podrážděností a změnami nálad.
- Stejně jako u křečových žil malé pánve u mužů i u ženské části pacientů s takovou diagnózou postupně mizí zájem o sex. Příčinou dysfunkce je jak neustálé nepohodlí, tak snížení produkce pohlavních hormonů. V některých případech může dojít k neplodnosti.
Instrumentální diagnostika
Diagnostiku a léčbu křečových žil provádí flebolog, cévní chirurg. V současné době se počet případů detekce VVP díky novým technologiím zvýšil. Pacienti s CPP jsou vyšetřováni v několika fázích.
- První fází je rutinní vyšetření u gynekologa: odběr anamnézy, manuální vyšetření, ultrazvukové vyšetření pánevních orgánů (k vyloučení jiné patologie). Na základě výsledků je navíc předepsáno vyšetření u proktologa, urologa, neurologa a dalších příbuzných specialistů.
- Pokud diagnóza není jasná, ale existuje podezření na VVPT, ve druhém stadiu se provádí ultrazvukové angioscanning (USAS) pánevních žil. Jedná se o neinvazivní, vysoce informativní metodu screeningové diagnostiky, která se používá u všech žen s podezřením na VVPT. Pokud se dříve věřilo, že stačí vyšetřit pouze pánevní orgány (vyšetření žil bylo považováno za obtížně dostupné a nepovinné), pak je v současné fázi ultrasonografie pánevních žil povinným vyšetřovacím postupem. Pomocí této metody je možné zjistit přítomnost křečových žil malé pánve měřením průměrů, rychlosti proudění krve v žilách a předběžně zjistit, jaký je hlavní patogenetický mechanismus - selhání ovariální žíly nebo žilní obstrukce. Tato metoda se také používá pro dynamické hodnocení konzervativní a chirurgické léčby VVPT.
- Výzkum se provádí transvaginálně a transabdominálně. Transvaginálně jsou vizualizovány žíly parametria, plexusy podobné tříslům a děložní žíly. Průměr cév jmenovaných lokalizací se podle různých autorů pohybuje od 2, 0 do 5, 0 mm (v průměru 3, 9 ± 0, 5 mm), tzn. ne více než 5 mm a průměrný průměr obloukovitých žil je 1, 1 ± 0, 4 mm. Žíly větší než 5 mm v průměru jsou považovány za rozšířené. Transabdominálně se vyšetřují dolní dutá žíla, ilické žíly, levá renální žíla a ovariální žíly, aby se vyloučily trombotické masy a extravazální komprese. Délka levé ledvinové žíly je 6 až 10 mm a její průměrná šířka je 4 až 5 mm. Normálně je levá ledvinová žíla v místě, kde prochází přes aortu, poněkud zploštělá, ale dochází k 2–2, 5násobnému zmenšení jejího příčného průměru bez výrazného zrychlení průtoku krve, což zajišťuje normální odtok bez zvýšení tlaku v pretenóze. zóna. V případě stenózy žíly na pozadí patologické komprese dochází k výraznému zmenšení jejího průměru - 3, 5–4krát a zrychlení průtoku krve - nad 100 cm / s. Senzitivita a specificita této metody je 78 a 100 %.
- Vyšetření ovariálních žil je součástí povinného vyšetření pánevních žil. Jsou umístěny podél přední břišní stěny, podél přímého břišního svalu, mírně laterálně od ilických žil a tepen. Za známku selhání ovariálních žil v USAS se považuje průměr větší než 5 mm s přítomností retrográdního průtoku krve. Pro úplné vyšetření, prevenci relapsů a správnou taktiku léčby je nutné provést ultrasonografii žil dolních končetin, hráze, vulvy, vnitřní strany stehna a gluteální oblasti.
- Rozvoj lékařské techniky vedl k používání nových diagnostických metod. Ve třetí fázi, po ultrazvukovém ověření diagnózy, se k jejímu potvrzení používají radiační diagnostické metody.
- Pánevní flebografie se selektivní bilaterální rentgenkontrastní ovarykografií je jednou z radiačně invazivních diagnostických metod, která se provádí pouze v nemocničním prostředí. Tato metoda byla dlouho považována za diagnostický „zlatý standard" pro hodnocení dilatace a detekci chlopenní insuficience v pánevních žilách. Podstatou metody je zavedení kontrastní látky pod kontrolou rentgenové instalace přes katetr instalovaný v jedné z hlavních žil (jugulární, brachiální nebo femorální) do ilických, renálních a ovariálních žil. Tak je možné identifikovat anatomické varianty struktury ovariálních žil, určit průměry gonadálních a pánevních žil.
- Retrográdní kontrastování gonadálních žil ve výšce Valsalvova testu slouží jako patognomonický angiografický znak jejich chlopenní nedostatečnosti s vizualizací prudké expanze, resp. tortuozity. Jedná se o nejpřesnější metodu pro detekci May-Turnerova syndromu, posttromboflebitických změn v kyčelní a dolní duté žíle.
- Při stlačení levé renální žíly se zjišťují perirenální žilní kolaterály s retrográdním průtokem krve do gonadálních žil, stagnace kontrastu v renální žíle. Metoda měří tlakový gradient mezi levou ledvinou a dolní dutou žílou. Normálně je to 1 mm Hg. Umění . ; gradient rovný 2 mm Hg. Art. , může navrhnout lehkou kompresi; s gradientem > 3 mm Hg. Umění. lze diagnostikovat aorto-mezenterický kompresní syndrom s hypertenzí v levé renální žíle a gradientem > 5 mm Hg. Umění. je považována za hemodynamicky významnou stenózu levé renální žíly. Stanovení tlakového gradientu je důležitým prvkem diagnostiky, protože v závislosti na jeho hodnotách se plánují v podstatě různé chirurgické zákroky na žilách malé pánve, což je v moderních podmínkách velmi důležité. V současné době lze tuto studii (s normálním tlakovým gradientem) využít k terapeutickým účelům – k embolizaci ovariálních žil.
- Další radiační metodou je emisní počítačová tomografie pánevních žil s in vitro značenými erytrocyty. Vyznačuje se ukládáním značených erytrocytů v žilách pánve a zobrazením gonádových žil, umožňuje identifikovat varikózní plexy malé pánve a dilatované ovariální žíly v různých polohách, stupeň překrvení pánevních žil, reflux krve z pánevních žil do safény nohou a hráze. Normálně nejsou ovariální žíly kontrastovány, akumulace radiofarmaka v žilních pleteních není pozorována. Pro objektivní posouzení stupně žilní kongesce malé pánve je vypočítán koeficient pánevní žilní kongesce. Tato metoda má ale i nevýhody: invazivnost, relativně nízké prostorové rozlišení, nemožnost přesně určit průměr žil, proto se v současnosti na klinikách tak často nepoužívá.
- Videolaparoskopické vyšetření je cenným nástrojem při hodnocení nediagnostikovaných. V kombinaci s jinými metodami může pomoci určit příčiny bolesti a předepsat správnou léčbu. Při křečových žilách malé pánve v oblasti vaječníků podél kulatých a širokých vazů dělohy lze žíly zobrazit ve formě cyanotických, rozšířených cév se ztenčenou a napjatou stěnou. Použití této metody je výrazně limitováno následujícími faktory: přítomnost retroperitoneální tukové tkáně, možnost posouzení křečových žil pouze v omezené oblasti a nemožnost stanovení refluxu žilami. V současné době je použití této metody diagnosticky opodstatněné v případech podezření na multifokální bolest. Laparoskopie umožňuje zobrazit příčiny CPP, např. ložiska endometriózy nebo srůsty, v 66 % případů.
Vlastnosti terapie
Pro úplnou léčbu křečových žil malé pánve musí žena dodržovat všechna doporučení lékaře a také změnit svůj životní styl. Především je třeba dávat pozor na zátěže, pokud jsou nadměrně vysoké, je nutné je snížit, pokud pacient vede nadměrně sedavý způsob života, je nutné sportovat, chodit častěji na procházky atd.
Pacientům s křečovými žilami se důrazně doporučuje upravit jídelníček, konzumovat co nejméně nezdravých potravin (smažené, uzené, sladké ve velkém množství, slané atd. ), alkohol, kofein. Je lepší upřednostňovat zeleninu a ovoce, mléčné výrobky, obiloviny.
Také jako profylaxi progrese onemocnění a pro léčebné účely lékaři předepisují nošení kompresního prádla pro pacienty s křečovými žilami.
Léky
Terapie ERCT zahrnuje několik důležitých bodů:
- zbavit se zpětného toku žilní krve;
- úleva od příznaků onemocnění;
- stabilizace vaskulárního tonu;
- zlepšený krevní oběh v tkáních.
Přípravky na křečové žíly by měly být přijímány v kurzech. Zbytek léků, které hrají roli léků proti bolesti, je dovoleno pít výhradně při bolestivém záchvatu. Pro účinnou terapii lékař často předepisuje následující léky:
- fleboprotektory;
- enzymové přípravky;
- léky, které zmírňují zánětlivé procesy s křečovými žilami;
- pilulky na zlepšení krevního oběhu.
Operativní léčba
Je třeba si uvědomit, že konzervativní metody léčby dávají skutečně viditelné výsledky především v počátečních fázích křečových žil. Problém přitom lze zásadně vyřešit a onemocnění zcela odstranit pouze operací. V moderní medicíně existuje mnoho variant chirurgické léčby křečových žil, zvažte nejběžnější a nejúčinnější typy operací:
- embolizace žil ve vaječnících;
- skleroterapie;
- plastika děložních vazů;
- odstranění zvětšených žil pomocí laparoskopie;
- sevření žil v malé pánvi speciálními lékařskými sponami (clipping);
- krossektomie - ligace žíly (předepsána, pokud jsou kromě pánevních orgánů postiženy i cévy dolních končetin).
V těhotenství je možná pouze symptomatická terapie křečových žil malé pánve. Doporučujeme nosit kompresní punčochy, na doporučení cévního chirurga brát flebotonika. V trimestru II-III lze provést flebosklerózu křečových žil perinea. Pokud je v důsledku křečových žil při spontánním porodu vysoké riziko krvácení, volí se ve prospěch porodu operativního.
Fyzioterapie
Systém fyzické aktivity pro léčbu křečových žil u ženy se skládá z cvičení:
- "Kolo". Lehneme si na záda, ruce hodíme za hlavu nebo je položíme podél těla. Zvednutím nohou s nimi provádíme krouživé pohyby, jako bychom šlapali na kole.
- "Bříza". Sedíme obličejem nahoru na jakémkoli tvrdém pohodlném povrchu. Zvedněte nohy nahoru a jemně je začněte za hlavou. Rukama si podepřete bederní oblast a položíte lokty na podlahu, pomalu narovnáte nohy a zvednete tělo.
- "Nůžky". Výchozí pozice je na zádech. Zvedněte zavřené nohy mírně nad úroveň podlahy. Dolní končetiny roztáhneme do stran, vrátíme zpět a opakujeme.
Možné komplikace
Proč jsou křečové žíly malé pánve nebezpečné? Často jsou zaznamenány následující následky onemocnění:
- zánět dělohy, jejích příloh;
- děložní krvácení;
- abnormality v práci močového měchýře;
- tvorba žilní trombózy (malé procento).
Profylaxe
Aby křečové žíly v malé pánvi zmizely co nejdříve a v budoucnu nedošlo k recidivě patologie pánevních orgánů, stojí za to dodržovat jednoduchá preventivní pravidla:
- denně provádět gymnastická cvičení;
- zabránit zácpě;
- dodržovat dietní režim, ve kterém musí být přítomna rostlinná vláknina;
- nezůstávejte v jedné poloze po dlouhou dobu;
- vzít kontrastní sprchu perinea;
- aby se křečové žíly neobjevily, je lepší nosit výjimečně pohodlné boty a oblečení.
Preventivní opatření zaměřená na snížení rizika vzniku a progrese křečových žil v malé pánvi se redukují především na normalizaci životního stylu.




































